Белый налет во рту – один из признаков кандидозного стоматита. Эта патология провоцируется грибом Candida, и чаще поражает маленьких детей.
Помимо отложений на слизистой рта появляются покраснения, которые причиняют сильный дискомфорт.
По каким причинам появляется?
Белый налет во рту у взрослых возникает по следующим причинам:
- развитие эндокринных патологий;
- нарушение метаболизма;
- прием лекарственных препаратов (антибиотиков, гормональных средств);
- витаминный дефицит;
- хронические инфекции носоглотки и ротовой полости;
- гепатиты (в частности – гепатит C).
Иногда этот симптом сигналит о развитии раковых процессов. В 10% случаев так проявляется онкологическое поражение кишечника.
Что означает появление белесого налета во рту по утрам?
В 80% случаев этот признак провоцируется сухостью слизистой оболочки. Такое бывает тогда, когда человек спит с открытым ртом – появление отложений обусловлено нарушением естественного увлажнения.
Еще одна возможная причина – нарушение продуцирования слюны.
У женщин этот симптом возникает на фоне гормональных изменений. В группу риска попадают будущие матери, а также женщины, находящиеся в климактерии.
Желтый налет появляется у курильщиков, а также у поклонников черного чая и кофе. Если он присутствует в небольшом количестве, переживать не стоит. Если отложения плохо снимаются и сопровождаются дополнительными признаками, речь может идти о поражении печени.
Возможные причины появления желтых отложений:
- камни в желчном пузыре;
- острый панкреатит;
- холецистит;
- гепатиты.
Заметный зеленоватый оттенок может свидетельствовать о застое желчи.
Локализация налета
Проникнув на слизистую, кандиды постепенно внедряются вглубь эпителия. Ими выделяются особые ферменты, способные полностью уничтожить клеточные структуры.
Белый налет во рту у взрослого появляется в нескольких зонах:
- небо;
- язык;
- внутренняя сторона щек;
- губы.
Основные проявления
Белый налет на небе у взрослого сопровождается следующими симптомами:
- чувство зуда и жжения в полости рта;
- появление на слизистой мелких язвочек;
- гиперчувствительность к температурным раздражителям;
- ощущение кома в горле;
- гиперчувствительность к механическому раздражению.
Язвы во рту имеют ярко-розовый, или красный оттенок. Если ранки инфицируются, то появляются обильные гнойные выделения.
Первичная симптоматика
Один из первых симптомов кандидозного стоматита – появление сухости во рту и белого налета. Отложения появляются в виде рваных или аккуратных небольших пятен.
Этот симптом сопровождается сильным дискомфортом, который выражается в жжении и зуде пораженных участков.
По мере прогрессирования заболевания появляется на щеках, с внутренней стороны. Дальше поражаются десны и миндалины.
На начальной стадии патологии налет легко счищается ватной палочкой. Под ним обнаруживаются болезненные очаги красного цвета.
Вторичные проявления
К дополнительным признакам следует отнести:
- повышение чувствительности слизистой. На фоне употребления соленых, острых и кислых продуктов появляется болевой синдром;
- снижение вкусовых ощущений;
- появление специфического металлического привкуса;
- кровоточивость язвочек;
- появление микотических заед (кожный покров в уголках рта становится красным, затем покрывается микроскопическими трещинками. Потом появляется белый налет в уголках губ);
- возникновение болевого синдрома при проглатывании слюны;
- увеличение общей температуры (это обусловлено ответом организма на патогенную активность грибков);
- немотивированную слабость, сонливость;
- появление неприятного запаха изо рта;
- замедление темпа речи;
- увеличение вкусовых сосочков на языке.
«Точечный» налет на небе постепенно сливается в сплошную пленку белого цвета. Его структура становится плотнее, снимается он тяжелее.
Установление диагноза
При обнаружении налета на небе во рту у взрослого врач обязуется:
- Выслушать жалобы пациента.
- Собрать анамнез.
- Произвести осмотр слизистой и кожи.
- Сделать микроскопию соскоба из ротовой полости.
Дополнительно пациент может быть направлен на консультацию:
- к дерматологу – с целью выявления грибкового поражения иных систем и органов;
- эндокринологу – для обнаружения эндокринных патологий;
- аллергологу – с целью определения сенсибилизации организма к материалам, из которого изготавливаются зубные протезы.
После уточнения диагноза назначается лечение.
Особенности терапии
Лечение предполагает использование препаратов местного воздействия и внутренний прием медикаментов.
Для обработки полости рта у взрослых, при очень высокой чувствительности слизистой, разрешается использовать разбавленный раствор Люголя (2 ч. л. на 200 мл теплой воды из чайника).
Также можно смазывать ротовую полость разведенной в воде пищевой содой (1/2 ч. л. на 150 мл теплой кипяченой воды). Процедуру следует проводить 2-3 раза в день.
Медикаментозная терапия предполагает применение противогрибковых и болеутоляющих препаратов. По назначению аллерголога дополнительно используются антигистаминные средства.
Применение противогрибковых средств
Основные противогрибковые препараты представлены в таблице:
| Препарат | Описание | Способ применения | Как использовать |
|---|---|---|---|
| Кетоканазол, 200мг | Основные эффекты - антиандрогенный, противогрибковый, фунгицидный, фунгистатический. Препарат способствует торможению синтеза эргостерола, триглицеридов и фосфолипидов. На этом фоне грибы утрачивают способность к образованию колоний и нитей. | Пероральный | Суточная норма – 1-2 таблетки в течение 14 дней. Затем, после исчезновения острой симптоматики - по 1 таблетке_24 часа – до полного исчезновения белых отложений и язв. |
| Флуконазол, 50мг | Главный эффект – противогрибковый. Оказывает высокоспецифичное воздействие. | Пероральный | 50-100 мг/24 часа, в течение 1-2 недель, до полного исчезновения ощущения налета во рту. |
| Нистатин, 1% | Эффекты – противогрибковый, фунгистатический. Наличие в составе двойных связей способствует обеспечению высокой тропности антибактериального препарата к стеролам клеточной мембраны грибка. | Местное воздействие | Обрабатывать ротовую полость надо 2 раза/24 часа, до исчезновения белого налета и другой симптоматики. Приблизительная длительность курса – 10 дней. |
| Клотримазол, 1% | Средство принадлежит группе производных имидазола. Эффекты - антибактериальный, противопротозойный, трихомонацидный, противогрибковый широкого спектра. | Местное воздействие | Ротовая полость обрабатывается 2 раза/24 ч., до исчезновения белого налета. Средняя длительность курса – 7 дней. |
| Хлоргексидина биглюконат, 0,05% | Основной эффект – антисептический. | Местное воздействие | Предназначается для обработки язв во рту. 3 раза/24 ч., 7 дней. |
Применение болеутоляющих препаратов
В табличке представлены самые эффективные анальгетики. Они прописываются только по показаниям.
Вероятные осложнения
Возможное осложнение – инвазивный кандидоз, представляющий собой поражение кожно-слизистой ткани. Иногда в патологический процесс вовлекаются внутренние органы.
Симптоматика инвазивного кандидоза:
- поражение кожного покрова;
- дисфагия (расстройство акта глотания);
- лихорадочное состояние.
В наиболее тяжелых случаях развивается шоковая реакция.
Профилактика рецидива кандидозного стоматита выглядит так:
- укрепление иммунитета;
- санация полости рта;
- соблюдение тщательной гигиены ротовой полости;
- своевременное выявление кандидозов, локализующихся в иных местах;
- правильный прием антибиотиков, цитостатиков, глюкокортикоидов;
- своевременная санация очагов хронической инфекции.
Заключение
Лица, страдающие иммунодефицитными патологиями и эндокринопатиями, обязаны находиться на диспансерном наблюдении и скрупулезно выполнять все рекомендации врача.
Более подробную информацию о белом налете во рту у взрослых можно узнать из видео в этой статье.
Мне нравится Не нравится
Бактериальный налет на слизистых оболочках ротовой полости является симптомом стоматита, лейкоплакии или злокачественного новообразования. Отложения образуются при нарушении естественной микрофлоры и патологическом разрастании болезнетворных микроорганизмов на поверхности мягких тканей.
Белый налет на деснах у взрослых и детей чаще всего говорит о развитии кандидоза (молочницы). Возбудители заболевания – дрожжевые грибки рода Кандида, которые постоянно обитают во рту. При создании благоприятных условий простейшие начинают активно размножаться, образуя пятна белесых отложений. По консистенции они напоминают свернувшееся молоко или творог.
Налет легко снимается, под ним остаются кровоточащие эрозии. Молочница может проявляться отдельными пятнами, которые постепенно сливаются в сплошную пленку. На начальных стадиях заболевание не доставляет дискомфорта, но при появлении более глубоких язвочек человек ощущает жжение, боль во время приема пищи.
Причины кандидозного стоматита:
- длительное лечение антибиотиками;
- прием гормональных препаратов;
- ношение искусственных протезов;
- ксеростомия – пересыхание во рту из-за недостаточной выработки слюны;
- сахарный диабет;
- ВИЧ-инфекция;
- гормональные нарушения;
- ожоги, механические травмы слизистых оболочек;
- аллергия на зубную пасту, ополаскиватель для полости рта;
- ослабленный иммунитет.

Стоматит чаще всего диагностируется у младенцев и людей пожилого возраста, особенно часто белый налет беспокоит больных сахарным диабетом, гипертиреозом. Травмы способствуют проникновению грибков в мягкие ткани. Употребление сладкой пищи стимулирует рост кандид, в такой среде они активно разрастаются, покрывая налетом десна, внутреннюю сторону щек, губ, поверхность языка, неба, уголки рта.
Если происходит присоединение бактериальной инфекции, эрозии воспаляются, ткани глубоко изъязвляются, формируя очаги с некротическими массами. Налет приобретает желтовато-серый оттенок, трудно снимается, у больного отекают слизистые оболочки, повышается температура тела.
Белый бактериальный налет на деснах, слизистых оболочках губ, щек может говорить о развитии афтозной формы стоматита. Заболевание характеризуется образованием болезненных афт, имеющих четкий гиперемированный контур, округлую форму. Обычно появляются одиночные очаги, покрытые белым налетом, но может быть и множественное поражение ротовой полости. Диаметр афт составляет 3–5 мм.
Причины афтозного стоматита:
- травмы слизистых оболочек;
- пищевая аллергия;
- авитаминоз;
- заболевания органов ЖКТ;
- вирусные инфекции;
- стресс.

Афты в области десен вызывают болезненные ощущения во время еды, мягкие ткани воспаляются, повышается температура тела, увеличиваются регионарные лимфоузлы, больной жалуется на общее недомогание.
Острая форма афтозного стоматита приводит к эпителизации афт в течение 7–10 дней без рубцевания тканей. При глубоких язвах регенерация происходит медленнее, могут оставаться шрамы. Хроническое течение стоматита характеризуется периодическими рецидивами.

Еще одна причина появления белого налета на деснах – это лейкоплакия. Патология характеризуется ороговением эпителия слизистой оболочки, встречается чаще всего у пожилых и людей среднего возраста, курильщиков. Заболевание опасно тем, что способно перерождаться в злокачественную опухоль.
Лейкоплакия развивается при длительном механическом воздействии на определенный участок слизистой, например, натирание десен зубными протезами, частые термические ожоги, прикусывание языка острыми краями зубов. У курящих нередко происходит ороговение эпителия в области красной каймы губ из-за постоянного воздействия табачного дыма.

Причиной лейкоплакии может быть и хронический гингивит, стоматит, при котором возникает периодическое образование участков изъязвления на деснах, щеках, языке, покрытых белым налетом. Немалую роль играет и наследственный фактор.

Лейкоплакия проявляется образованием единичных очагов, покрытых белым или сероватым налетом, форма и размер могут быть разнообразными. Отложения не снимаются, постепенно очаг поражения уплотняется и начинает возвышаться над поверхностью слизистой оболочки десен, формируется белая бляшка. Она может изъязвляться, трескаться, воспаляться.
Лейкоплакия может перерождаться в плоскоклеточный рак. Отличительной чертой является быстрый рост бляшки, участки изъязвления. Опухоль начинается с небольшого участка, покрытого налетом, быстро прорастает в близлежащие ткани и метастазирует, воспаляются подчелюстные лимфоузлы.
На поздних стадиях заболевания возникают болевые ощущения, парестезии, человеку трудно есть, разговаривать из-за поражения жевательных мышц. Усиливается слюноотделение, без причины выпадают зубы. Развитие некротического процесса, распад тканей, присоединение бактериальной инфекции сопровождается неприятным, гнилостным запахом изо рта. Боль отдает в область головы, носа или ушей, ее локализация зависит от места расположения опухоли. У больного плохой аппетит, мучает тошнота, рвота, стремительно снижается вес тела.

Осматривает больного врач-стоматолог. Диагностика стоматитов обычно не вызывает затруднения, в некоторых случаях берут мазок с поверхности слизистой для лабораторных исследований. По результатам анализа определяют возбудителя инфекции.
Лечение начинают с устранения причины патологии. Если раздражение и нарушение естественной микрофлоры вызвало ношение протезов, их необходимо заменить. В случае длительного приема антибиотиков требуется пить препараты, содержащие живые лактобактерии. Важно укреплять иммунитет, своевременно лечить хронические заболевания внутренних органов.
Пораженные налетом очаги обрабатывают мазями:
- Метрогил Дента;

- Клотримазол;

- Солкосерил;

- Асепта.

Делают антисептические полоскания ротовой полости 5–6 раз в день Хлоргексидином, Мирамистином. При кандидозе может быть назначен пероральный прием противогрибковых препаратов. Для снятия острого воспаления, лечения гнойных язв прописывают антибиотики.

Терапия лейкоплакии начинается с устранения раздражителей слизистых оболочек. Необходимо провести санацию ротовой полости: вылечить зубы, заменить протезы, отказаться от курения. В большинстве случаев этих мер достаточно для избавления от патологии. Так как лейкоплакия может перерождаться в злокачественную форму, берут кусочек тканей для проведения биопсии. При выявлении атипичных раковых клеток, больной направляется к онкологу.
Метод лечения рака десен зависит от стадии заболевания. На ранних этапах проводится хирургическое иссечение опухоли и близлежащих тканей, в которые проросли атипичные клетки. Если в патологический процесс вовлечены лимфоузлы, их удаляют. Химиотерапия показана для замедления роста опухоли, метастазов.
Вы когда-нибудь пытались избавиться от молочницы? Судя по тому, что вы читаете эту статью - победа была не на вашей стороне. И конечно вы не по наслышке знаете что такое:
- белые творожистые выделения;
- сильные жжение и зуд;
- боль при занятии сексом;
- неприятный запах;
- дискомфорт при мочеиспускании.
А теперь ответьте на вопрос: вас это устраивает? Разве молочницу можно терпеть? А сколько денег вы уже «слили» на неэффективное лечение? Правильно - пора с ней кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивный метод Елены Малышевой, основанный на народной медицине и позволяющий навсегда избавиться от молочницы. Читать статью…
www.omolochnice.ru
Травмы слизистой полости рта возникают под действием раздражителей:
- механических;
- едких химических веществ;
- термических.
Механическую травму человек может нанести себе сам по неосторожности при чистке зубов, укусе. Ранка может появиться также во время лечения зубов или выполнения хирургических процедур. Механическое повреждение возникает и при длительном раздражении неправильно поставленными коронками, зубными протезами.
У грудных детей неосторожное кормление может привести к травме слизистой неба и образованию внутри рта афтам Беднара. Это явление встречается и у детей постарше, если они имеют привычку держать во рту карандаш или ручку.
Подобное поражение неба встречается и у взрослых, но причина уже значительно серьезнее. Язвочки на небе у взрослых служат признаком сифилиса, либо туберкулеза.
Острый афтозный стоматит сопровождается симптомами:
- Жгучей болью при приеме пищи.
- Повышенной температурой.
- Увеличенными лимфоузлами.
Острая форма без соответствующего лечения принимает хроническое течение, рецидивируя при ослабленном иммунитете. Спровоцировать хроническое течение заболевания способна нехватка витамина С, В, фолиевой кислоты.
Дефицит витаминов, заболевания десен (гингивит), глубокий кариес, пародонтит ослабляют местный иммунитет слизистой, предрасполагают герпетической инфекции.
Вирус герпеса отличается чрезвычайной распространенностью. У зараженных людей он постоянно присутствуют в организме в латентной (неактивной) или активной форме.
Его активность провоцирует снижение иммунитета и проявляется следующими симптомами:
- появлением язвочек на губах, в полости рта;
- повышением температуры;
- слабостью;
- болью в мышцах, суставах.
Признаки герпесной инфекции индивидуальны, и узнать, почему вдруг вылезла белая болячка, если человек чувствует себя совершенно здоровым, иногда не сразу удается даже медикам. Клиническая картина заболевания может усложниться, дополниться тошнотой, нарушением сна, отеком глаз, появлением насморка.
Но при тяжелом протекании болезни мелкие пузырьки, наполненные жидкостью, сливаются, а затем лопаются, оставляя после себя длительно не заживающую глубокую язву, с трудом поддающуюся лечению.
Как правило, мучения больного благополучно заканчиваются через 7-14 дней, эрозия заживает, а вирус переходит в латентную форму и остается в организме.
Появление белых пятен на деснах происходит при лейкоплакии. При этом заболевании слизистая десен ороговевает под действием постоянно действующих факторов:
- механических – неправильно поставленной пломбой, зубом, разрушенным кариесом;
- термических – горячей пищей;
- химических – курением.
- травмирование слизистой;
- неправильный прикус;
- вредные привычки;
- нарушение обмена веществ;
- дисбактериоз;
- Травматический
- Кандидозный
- Афтозный
- Герпетический
- Аллергическая форма
- Бактериальный
- болевые ощущения.
- туберкулеза слизистой;
- сифилиса;
- применение лазерной терапии.
Наиболее распространенная форма кандидоза, которая встречается даже у новорожденных, детей грудного возраста, ослабленных бронхитом и инфекционными заболеваниями. Во взрослом возрасте так называемая «молочница» встречается при раковых заболеваниях.
Область поражения: язык, небо, щеки.
Жалобы больных: сухость во рту, боль при приеме пищи, жжение.
Клинические проявления: налет в виде творожистой пленки, которая при легком течении болезни легко снимается. Под налетом обнаруживается отечная, гиперемированная поверхность. Если же кандидоз запущен, то под трудно снимающейся пленкой выявляются кровоточащие эрозии.
Стадии заболевания:
- десквамативная (участки десквамации на спинке языка, налет трудно снимается);
- эритематозная (язык отечный, налет вязкий, пенистый);
- инфильтративная (трудно снимающимся налетом покрыты боковые поверхности языка);
- эрозивная (налет рыхлый, серо-белый, после удаления обнаруживаются эрозии).
Нажмите на спойлер ниже, чтобы увидеть как выглядит кандидоз во рту:
Возникает как самостоятельно, так и после острой псевдомембранозной формы.
Основная причина возникновения – побочный эффект от приема антибактериальных препаратов, ингаляционных кортикостероидов.
Жалобы больных: сухость и ощущение жжения в полости рта, невозможность передвигать языком, чувствительность слизистой к любым раздражителям.
Клинические проявления: пятна эритемы без налета или с налетом в крупных складках языка, огненно-красный цвет слизистой, спинка языка (при его вовлечении в инфекцию) темно-красная, блестящая, слизистая щек и кайма губ истонченная, иногда на губах появляются корочки.
Встречается у 75% пациентов. Основной контингент – люди, принимающие цитостатики, антибиотики, те, у кого в анамнезе отмечен туберкулез и заболевания крови. Иногда диагностируется у курильщиков и пациентов, пользующихся зубными протезами.
Жалобы пациентов: извращение вкуса, боль при приеме острой и кислой пищи, сухость во рту.
Клинические проявления: слизистая гиперемирована, на языке и щеках могут появляться белые бляшки различной величины. В запущенных случаях возникает грубый беловато-серый налет, удаляющийся с трудом. Под налетом обнаруживаются кровоточащие эрозии. Если поражен язык, то может наблюдаться разрастание сосочков.
Диагностируется у пациентов с зубными протезами, пожилых людей, имеющий сопутствующие заболевания: атрофический гастрит, сахарный диабет и т.д.
Жалобы пациентов: сухость и жжение слизистой оболочки, краснота, выделение вязкой тягучей слюны.
Кандидоз этой формы зачастую поражает оболочку протезного ложа, причем в большинстве случаев это протезы верхней челюсти. Длительно текущее заболевание может вызвать атрофию сосочкового аппарата языка.
Каждой из вышеперечисленных форм может сопутствовать (а может протекать и самостоятельно) микотическая заеда, кандидозный хейлит и кандидозный гингивит.
Микотическая заеда, или кандидоз уголков рта – заболевание, которое диагностируется у детей, имеющих привычку сосать палец или облизывать губы, у взрослых при заниженном прикусе. Основные признаки заеды – трещины в уголках рта, эритема и легко снимающийся беловатый налет.
Кандидозный хейлит – заболевание, при котором поражается красная кайма губ. Зачастую хейлит поражает нижнюю губу: сначала на ней появляются отдельные пузырьки, со временем сливающиеся в белую пленку. Для хейлита характерен сильный зуд, усиливающийся ночью и чувство стягивания.
Если не лечить кандидоз слизистой полости рта и уголков рта, появляются дискомфортные ощущения в области живота, начинает беспокоить головная боль и неприятный запах изо рта, возникает тошнота и раздражительность. Объясняется патологическое влияние грибов на организм выработкой микроорганизмами ряда токсических веществ, длительная кумуляция которых нарушает вегетативную нервную систему.
лечим-грибок.рф
Белый налет во рту чаще всего возникает у детей, людей в возрасте, а также при ослабленном иммунитете.
Способствовать развитию заболевания могут такие факторы:
- Инфекционные заболевания, а также проблемы с ЖКТ и кровью;
- Онкология, ВИЧ-инфекции, а также сахарный диабет;
- Синдром сухости рта и регулярное стрессовое напряжение;
- Употребление некоторых лекарственных препаратов;
- Отсутствие необходимой гигиены.
Кандидоз может появиться в уголках рта, на губах, языке, на слизистой щек, на деснах, небе и зеве. В зависимости от течения заболевания можно выделить острую и хроническую форму. На начальном этапе кандиды проникают в клетки и начинают выделять ферменты.
В итоге появляется отечность, покраснение, чувство сухости и т.п. Вследствие размножения грибка, образуются белые творожистые хлопья. Со временем появляется зуд и жжение, что приносит много дискомфорта. В некоторых случаях может возникнуть повышение температуры.
Нормой считается, когда налет имеет белый цвет, не пахнет и через него можно с легкостью увидеть цвет языка. Кстати, толщина может зависеть от времени года и климата. К примеру, зимой она намного тоньше и светлее, чем летом.
В зависимости от места расположения, цвета и толщины можно определить с каким именного органом или системой проблемы:
- Если налет стал плотным, и толщина значительно увеличилась, это может свидетельствовать о длительном запоре;
- Если кроме этого у вас сильно поднялась температура, значит, в организме есть инфекционная болезнь;
- Причиной белого налета во рту на корне языка может быть наличие заболевания ЖКТ, к примеру, гастрит, язва и др.;
- Если пятна находятся по бокам передней части языка, значит, проблемы возникли с почками и легкими.
Окрас имеет непосредственную связь с локализацией заболевания. Если он серый, значит, у вас возникли проблемы с желудком и кишечником. Для тех, кто страдает от алкоголизма, характерен коричневый цвет. Кроме этого, это может свидетельствовать о наличии проблем с легкими.
В некоторых случаях может появиться налет зеленого цвета. Чаще всего это происходит после употребления антибиотиков, стероидов и других препаратов, которые негативно сказываются на иммунитете.
Чаще всего в полости рта могут появиться пятна желтого цвета:
- Яркий желтый окрас свидетельствует о проблемах печени и желчевыводящих путей;
- Если вы увидели желтый налет в нижней части языка – это свидетельство развития желтухи;
- Желто-зеленый окрас поверхности языка, значит, у вас возникли проблемы с пищеварительной системой;
- Еще желтый цвет свидетельствует о большом количестве желчи в пузыре.
На слизистой языка может появиться налет черного цвета, хоть это и вполне редкое явление. К причинам возникновения можно отнести серьезные проблемы с пищеварительной системой, увеличенная кислотность крови, болезнь Крона, холера и т.п.
Чтобы избавиться от этого заболевания можно проводить местное, а также комплексное лечение. Кроме этого, необходимо будет избавиться от заболевания, которое стало причиной появления белого налета на слизистой рта.
Для начала нужно сдать соскоб со слизистой рта и анализ крови на сахар. Благодаря этому врач сможет составить схему лечения. Чаще всего назначают употребление противогрибковых препаратов и различные полоскания.
Чтобы избавиться от белого налета в уголках рта, на языке и на слизистых щек, необходимо употреблять таблетки. Препараты помогают убить кандиды, причем не только во рту, а и на других органах.
Делятся они на 2 вида:
- Полиеновые атибиотики: Нистатин и Леворин. Уже через 5 дней можно заметить первые результаты;
- Имидазолы: Миконазол и Эконазол. В среднем курс длится примерно 1-3 недели.
Кроме этого, рекомендуется употреблять общеукрепляющее средство, к примеру, витамины группы В, С и РР. Врачи советуют также Глюконат кальция и препараты железа. Большое значение имеет местное лечение белого налета на губах и во рту.
Для этого используются препараты, которые не всасываются в кровь. Благодаря этому снижается рост и размножение грибков. К примеру, врач может назначить анилиновые красители, препараты йода для аппликаций, а также нистатиновую мазь.
Важно правильно снять налет с языка, так как в нем накапливаются микробы. Рекомендуется проводить чистку каждый день, это позволит не только избавиться от заболевания, а и сохранить свежее дыхание. Используйте либо специальный прибор, либо купите зубную щетку, у которой с обратной стороны есть скребок. Начинать необходимо с корня языка и делать широкие движения вперед назад.
Таким образом, очистите всю поверхность рта. После этого на скребок нанесите небольшое количество зубной пасты, которая насыщена кислородом. Распределите ее по поверхности языка и подержите примерно 1,5 мин, а затем, прополощите рот.
Многие отдают предпочтение лечению белого налета во рту при помощи народной медицины. На сегодняшний день существует большое количество рецептов, которые помогут справиться с этим заболеванием.
Рассмотрим наиболее популярные из них:
- Спринцевание при помощи настоя календулы. При регулярном использовании можно избавиться от зуда и жжения;
- Чтобы убрать налет на губах можно их смазывать или делать аппликации настойкой из побегов можжевельника;
- Настойку из коры дуба можно применять внутрь, а также использовать для аппликаций. Также можно применять настой, приготовленный из корня лопуха;
- Чтобы инфекция исчезла необходимо ежедневно полоскать рот. Для этого можно использовать сок калины, морковки или клюквы. Это поможет избавиться от жжения и зуда. Также для этого подходит и раствор соды;
- Как для детей, так и для взрослых, для удаления налета можно использовать масло зверобоя или облепихи.
Чтобы побороть это заболевание необходимо не только проводить лечение, а и придерживаться специальной диеты. Врачи рекомендуют на начальном этом соблюдать строгую диету, так как в противном случае результата не будет.
В вашем меню должны присутствовать: постное мясо и рыба, яйца, гречневая крупа, низкоуглеводные овощи и фрукты, а также орехи. Только в некоторых случаях фрукты могут, наоборот, провоцировать развитие заболевания.
Если вы обнаружили у себя белый налет, то стоит исключить из своего рациона такие продукты:
- Любые виды сахара, а также мед и патоку;
- Какие-либо алкогольные напитки;
- Уксус и продукты, в состав которых он входит, к примеру, майонез и другие соусы;
- Зерновые, дрожжи и дрожжесодержащие продукты;
- Грибы и жирные продукты;
- Кофеин и продукты с различными добавками и консервантами;
- Молочные, соленные и маринованные продукты.
Когда вы увидите, что заболевание начало отступать, можно добавить в меню продукты с высоким содержанием углеводов.
Как вы видите избавиться от белого налета несложно, если выполнять все рекомендации и правила.
Главное, не заниматься самолечением, а лучше сразу обратиться к врачу, чтобы, в зависимости от анализов, он составил для вас индивидуальную схему лечения. Если вы будете проводить профилактику и следить за гигиеной ротовой полости, то можете не беспокоиться о возникновении кандидоза.
Кандидоз полости рта – заболевание, которое вызывается грибками рода Candida. Это дрожжеподобные микроорганизмы, которые являются частью нормальной микрофлоры человека. Они встречаются на коже, в кишечнике, во влагалище и на слизистой носоглотки у 70-80% людей. При этом у большинства из них не возникает никаких признаков заболевания.
Кандидоз полости рта чаще поражает детей грудного возраста. 20% детей до года перенесли это заболевание, а некоторые по несколько раз. Принято считать, что в детском возрасте кандидоз или молочница переносится легче и лучше поддается лечению.
Но заболевание может возникнуть и у взрослых. Статистика утверждает, что от него страдает 10% людей после 60 лет. Особенно подвержены ему те, кто вынужден пользоваться зубными протезами. Под ними возникают благоприятные условия для размножения грибков. Кроме того кандидоз полости рта у взрослых возникает в результате падения иммунитета, вызванного различными болезнями.
Кандидоз полости рта чаще поражает женщин. Курящие мужчины также попадают в группу риска. В последние годы заболеваемость значительно возросла. Специалисты связывают это с бесконтрольным и часто неоправданным приемом лекарственных средств, которые нарушают баланс микрофлоры и снижают иммунитет.
Кандида – одноклеточный грибок. Существует около 150 его разновидностей. 20 из них могут вызывать заболевания человека. Грибки кандиды в ротовой полости могут жить на различных участках слизистой оболочки, миндалинах, кариозных полостях и в каналах поврежденных зубов.
Хотя кандиды и относят к дрожжеподобным грибам, но в отличие от дрожжей, они не приносят пользу человеку. А при благоприятных для них условиях активно размножаются, вызывая болезнь – кандидоз.
Особенно любят кандиды щелочную среду рН 7,8-8,5. Она возникает во рту человека при злоупотреблении кондитерскими изделиями и другой пищей, богатой простыми углеводами. Оптимальная температура для их развития 30-37°С.
Когда говорят Кандиды, то имеют в виду одноклеточные микроорганизмы рода Candida (Candida albicans, Candida tropicalis, Candida pseudotropicalis, Candida krusei, Candida guilliermondi). Их относят к несовершенным грибам, потому, что в отличие от других грибов, кандиды не образуют настоящую грибницу – мицелий. Другое отличие, что споры этих микроорганизмов растут в специальных сумках внутри клеток.
Есть еще одно отличие кандид от грибов. В неблагоприятных условиях клетка покрывается плотными защитными оболочками – образует хламидоспоры. Они устойчивы к воздействию окружающей среды. Благодаря такой особенности кандида передается от человека человеку.
Candida albicans – это самый распространенный представитель данного рода. Именно он чаще всего вызывает заболевания у человека. Микроорганизм имеет овальную или круглую форму. Именно так он выглядит в том случае, когда грибок не активен и является частью нормальной микрофлоры.
Если нарушен иммунитет и есть другие факторы, которые способствуют размножению грибка, то кандиды начинают видоизменяться. Клетки вытягиваются и приобретают вид овальных палочек, которые постоянно почкуются и размножаются. В результате такого деления образуются длинные цепочки, которые принято называть псевдомицелием.
Кандиды проникают внутрь эпителия, который покрывает слизистую оболочку рта и глотки. Они начинают там развиваться, разрушая окружающие ткани. При этом грибки интенсивно выделяют ферменты, которые расщепляют белки, жиры и углеводы клеток человека. Это вызывает разрушение слизистой оболочки рта и неприятные симптомы кандидоза: сухость, боль, жжение.
Здоровый человек может быть носителем кандиды и таких людей очень много. У 50% людей обнаруживаются эти микроорганизмы. Организм человека мирно сосуществует с грибками. Но как только нарушается химический баланс, снижается общий или местный иммунитет – то грибки начинают образовывать колонии. Развивается кандидоз или молочница.
Есть множество факторов, которые способствуют активизации кандид и возникновению болезни:
- Ослабление иммунной системы , иммунодефицит, недостаточное количество иммунных клеток.
- Беременность сопровождается изменением гормонального фона, обмена веществ и падением иммунитета.
- Сопутствующие заболевания , ВИЧ, туберкулез, болезни надпочечников и органов пищеварения. Часто кандидоз полости рта у взрослых является первым признаком сахарного диабета.
- Прием лекарственных средств , которые угнетают работу иммунитета. Это кортикостероидные препараты и цитостатики.
- Длительные курсы антибиотиков. Эти лекарства нарушают нормальный состав микрофлоры организма. Изменяется соотношение микроорганизмов. И грибки, которые устойчивы к действию антибиотиков, активно размножаются, не имея больше конкурентов.
- Дисбактериоз и нехватка витаминов группы В, а также С и РР, которые синтезируются в организме бактериями.
- Вредные привычки : алкоголь и наркотики. Эти вещества разрушают баланс организма и снижают иммунную защиту.
- Лучевая терапия у больных раком.
- Оральные контрацептивы иногда создают условия для развития грибковой инфекции, нарушая гормональный фон.
- Мелкие травмы слизистой оболочки рта . Они могут возникать как следствие неправильного прикуса или поврежденных зубов.
- Ношение зубных протезов . Особенно если они плохо подогнаны и травмируют слизистую рта. Акриловые протезы могут вызывать аллергию, что способствует проникновению грибков в клетки.
Кандидозом полости рта можно заразиться от другого человека. Это может произойти в момент родов, когда грибки из влагалища матери передаются ребенку. А также при поцелуе и при половом контакте, использовании общей посуды, зубной щетки. Также кандиды могут передаться человеку от животных. Дети, которые играют со щенками и котятами рискуют заразиться.
5% новорожденных и 20 % грудных детей до года перенесли молочницу. Чаще всего заражение происходит от матери. Но и обслуживающий персонал роддомов и больниц может стать источником инфекции.
Причиной того, что дети чаще всего страдают от этой болезни, является незрелость слизистой оболочки рта, особенности иммунитета, нарушение выведения кислот из организма и нестабильность микрофлоры. Поэтому кандиды, попавшие в рот, начинают активно размножаться.
Чаще всего грибки поселяются на внутренней стороне щек у детей. Но могут поражаться небо, язык, миндалины, глотка. На начальном этапе трудно правильно поставить диагноз. Слизистая оболочка рта покрасневшая, без характерного налета. Через некоторое время появляются мелкие белые крупинки, наподобие манной крупы. Потом они увеличиваются в размерах и приобретают вид молочных пленок или остатков творога во рту. Эти налеты легко снимаются. Под ними образуются ярко красные участки, иногда могут выступать капли крови.
Если молочницу у детей не лечить, то мелкие бляшки растут и сливаются. Налет может покрыть всю поверхность рта. Образуются эрозии. Повреждения более глубокие и на этих участках кровь окрашивает налет в бурый цвет. При поражении глубоких слоев слизистой налет снимается тяжело, возникает кровоточивость десен.
Жжение и болезненность во рту вызвано поражением чувствительной слизистой оболочки. Неприятные ощущения усиливаются во время еды. Ребенок отказывается от груди и бутылочки, становится капризным. Нарушается сон, может незначительно повышается температура. В тяжелых случаях она поднимается до 39 градусов.
Иногда у детей появляется кандидозная заеда. Это трещинки в углах рта, которые могут покрываться налетом. Кожа вокруг выглядит покрасневшей. При движениях губ возникают неприятные ощущения.
Такие заеды возникают у малышей, которые имеют привычку сосать палец или пустышку. У детей постарше их появление может быть связано с пристрастием к жвачке.
Молочница во рту возникает, когда на организм одновременно действуют несколько факторов, которые способствуют развитию грибков. Симптомы и признаки кандидоза в полости рта зависят от общего состояния больного и стадии развития заболевания. Так, наибольшее количество больных встречается среди детей грудного возраста и стариков. Среди этих групп количество заболевших достигает 10%. Это связано с особенностями иммунитета, который ослабляется частыми вирусными или длительно протекающими хроническими болезнями.
По течению болезни отличают такие формы:
- Острая форма:
- острый псевдомембранозный кандидоз (молочница)
- острый атрофический кандидоз
- Хроническая форма:
- хронический гиперпластический
- хронический атрофический
Эти формы заболевания могут возникать самостоятельно или трансформироваться одна из другой.
На начальном этапе кандиды проникают в клетки, начинают там размножаться и выделять ферменты. Эти вещества раздражают слизистую оболочку и растворяют окружающие ткани. Такая деятельность кандид вызывает покраснение, отек, чувство сухости. Возникает повышенная чувствительность и болезненность во рту.
Кандиды продолжают активно размножаться и образовывать псевдомицелий. Скопления микроорганизмов имеют вид белого творожистого налета, который возвышается над поверхностью слизистой. В состав налета также входят: разрушенные клетки эпителия, кератин, фибрин, остатки пищи, бактерии.
Поначалу налет – это небольшие белые крупинки на покрасневшей внутренней поверхности щек. Со временем их количество увеличивается, и налет приобретает вид молочных пленок или бляшек. Пораженные участки растут и сливаются между собой.
Бляшки могут образовываться не только на щеках, но и на деснах, небе, языке, миндалинах. Если поражается кожа губ, то на них также появляются белые чешуйки и хлопья.
Поначалу налет легко снимается. Под ним образуется ярко красная поверхность, иногда с язвочками. Это результат деятельности грибков. Эти микроорганизмы выделяют ферменты, разрушающие соседние клетки. Постепенно они проникают в глубокие слои слизистой оболочки рта.
Зуд и жжение во рту вызваны аллергической реакцией и раздражением. Неприятные ощущения усиливаются во время глотания слюны, приема пищи, особенно острой, кислой или горячей.
Если кандиды поселились на слизистой глотки, то может быть затруднен процесс глотания, ощущается «ком в горле».
Повышение температуры становится ответной реакцией организма на размножение грибков и на вещества, которые они выделяют.
Микотическая заеда, вызванная кандидами, проявляется покраснением кожи в углах рта и образованием мелких трещинок. Иногда на них появляются прозрачные чешуйки или беловатый налет, который легко снимается. При открывании рта ощущается болезненность в этих местах. У взрослых больных образование заед часто связано с неправильно подогнанными зубными протезами. При этом уголки губ опущены и постоянно смачиваются слюной.
Общая аллергизация организма и истощение защитных сил иммунитета, а также отравление организма токсинами кандид – результат системного действия этих грибков.
Прежде чем назначить лечение, врач должен подтвердить диагноз. Для этого он выслушивает жалобы пациента, делает соскоб со слизистой оболочки рта, клинический анализ крови, определяет уровень сахара в крови. После того, как получены результаты анализов, назначается индивидуальная схема лечения. Для того чтобы успешно справиться с молочницей во рту у взрослых, необходимо начать лечение с хронических болезней: лейкоза, сахарного диабета, заболеваний желудочно-кишечного тракта.
Лечением кандидоза занимается врач-стоматолог или пародонтолог. Если кандиды поразили не только слизистые, а процесс распространился на другие органы, то лечением занимается врач-миколог или инфекционист. Разделяют общее и местное лечение кандидоза полости рта.
Общее лечение кандидоза основано на приеме лекарственных средств, которые оказывают системное действие на организм. Они убивают кандиды не только на слизистой рта, но и в других органах и вылечивают носительство грибков. Противогрибковые препараты (антимикотики) подразделяют на полиеновые антибиотики и имидазолы.
Полиеновые антибиотики: Нистатин и Леворин. Применяют 4-6 раз в день после еды в течение 10-14 дней. Таблетки рекомендуют рассасывать, чтобы усилить эффект этих лекарств и продлить время их действия на слизистую. Заметное улучшение наступает на 5 день. Уменьшается количество налета, заживают эрозии.
Если лечение Нистатином и Леворином не дало результата, назначают Амфотерицин В внутривенно. Или Амфоглюкамин в таблетках. Принимается после еды два раза в день на протяжении двух недель.
Имидазолы – Миконазол, Эконазол, Клотримазол. Доза 50-100 мг в день, курс – 1-3 недели. Длительность и дозировка зависят от возраста больного и тяжести заболевания.
- Флуконазол оказывает сильное противогрибковое действие. Назначают 1 раз в день по 200-400 мг.
- Дифлюкан в капсулах по 50-100 мг принимают один раз в сутки, курс - 7-14 дней.
- Низорал таблетки курс лечения 2-3 недели по 200 мг.
- Декаминовая карамель. Рассасывать за щекой по 1-2 штуки, курс - 10- 14 дней
В качестве общеукрепляющего средства для поднятия иммунитета назначают витамины группы В (В2, В6), а также С и РР. Они восстанавливают окислительно-восстановительные процессы и естественную защиту организма.
В течение месяца рекомендуют принимать Глюконат кальция. Он оказывает общеукрепляющее действие и снимает проявления аллергии, вызванной кандидами. В качестве противоаллергических средств назначают Димедрол, Супрастин, Пипольфен, Фенкарол.
В этот же период употребляют и препараты железа (драже Ферроплекс, Конферон). Это необходимо для восстановления обмена железа в организме, который нарушается при кандидозе.
Для скорейшего выздоровления, укрепления иммунитета и профилактики распространения грибковой инфекции назначают кандидозную вакцину. С этой же целью применяются препараты Пентоксил и Метилурацил. Они активизируют выработку лейкоцитов и гамма-глобулинов, которые борются с грибками.
Местное лечение – препараты, которые действуют на слизистую и не всасываются в кровь. Они останавливают рост и размножение кандид, снимают неприятные симптомы, залечивают повреждения, вызванные деятельностью грибка:
- В качестве местного лечения кандидоза слизистой рта применяются анилиновые красители. Наиболее эффективны метиленовый синий, раствор фукорцина, бриллиантовый зеленый.
- Препараты йода для аппликаций: Йодицирин, раствор Люголя
- Лизоцим в таблетках для рассасывания или Лизак оказывают бактерицидное действие
- Нистатиновая или Левориновая мазь. Применять при хейлите (поражении губ) и дрожжевой заеде.
Большое значение имеет санация полости рта, то есть лечение всех заболеваний и воспалительных процессов ротовой полости. Сюда относиться здоровье зубов, десен и правильный уход за зубными протезами. Их обрабатывают теми же противогрибковыми средствами, кроме анилиновых красителей.
При молочнице во рту назначают щелочные растворы и дезинфицирующие средства. Они помогают очистить слизистую от налетов, удалить скопления грибков, успокоить воспаления и ускорить заживление ранок. Для полосканий применяют:
- 2% раствор буры (натрия тетраборат)
- 2% раствор натрия гидрокарбоната (пищевой соды)
- 2% раствором борной кислоты
- Раствор йодинола с водой
Полоскать этими растворами необходимо через 2-3 часа, а также после каждого приема пищи и обязательно на ночь. Курс лечения 7-14 дней. Необходимо продолжать эту процедуру, даже если облегчение наступило раньше.
Диета при кандидозе рта имеет огромное значение. Неограниченное употребление кондитерских изделий и продуктов, содержащих дрожжи, провоцирует это заболевание. Острая и кислая пища раздражает слизистую, пораженную грибками. При этом возникает боль и жжение во рту. Поэтому на время болезни необходимо, чтобы блюда были полужидкими и в меру теплыми. Откажитесь от специй и кислых продуктов.
После выздоровления диету можно расширить. Но в течение 3-12 месяцев желательно исключить из рациона продукты, которые могут вызвать повторное заболевание.
Продукты питания не являются лечебным средством и не смогут помочь избавиться от молочницы в острой стадии. Однако соблюдение диеты способствует скорейшему выздоровлению.
Народная медицина предлагает множество эффективных рецептов лечения кандидоза полости рта которыми можно дополнить традиционное лечение:
- Приготовить чай из календулы . Одну столовую ложку цветков залить стаканом кипятка, укутать и настаивать в течение часа. Можно развести 1 чайную ложку спиртовой настойки календулы в стакане воды. Использовать для полосканий каждые 3-4 часа. Длительность лечения от двух недель. Фитонциды, растительные антибиотики и эфирные масла уничтожают кандиды. Проходит боль и уменьшается воспаление.
- Ежедневно по 2-3 раза смазывать очаги воспаления соком лука, чеснока или полыни . Перед этим желательно очистить ротовую полость от налетов. Улучшение заметно уже через 5-7 дней. Но продолжать лечение необходимо не менее 2-3 недель. Фитонциды этих растений убивают микроорганизмы и повышают местный иммунитет.
- Клюквенный и калиновый соки содержат большое количество витаминов и природных антибиотиков, уничтожающих грибки. Сок нужно как можно дольше держать во рту или использовать для полосканий. Курс лечения соками не менее месяца.
- Морковный сок используют для полосканий. В нем много витаминов и эфирных масел, фитонцидов. Питательные вещества моркови помогают укрепить слизистую оболочку рта. Сок используют по полстакана 4 раза в день, на протяжении месяца.
- Отвар зверобоя можно использовать для полоскания рта после очищения от налета. Отвар готовят так: столовая ложка травы на стакан воды, кипятить 10 минут. Полоскать на протяжении двух недель, 5-6 раз в день. Благодаря своим мощным заживляющим и противомикробным свойствам, зверобой считается отличным лекарством от молочницы во рту.
- Отвар багульника используют для полоскания рта. 20 г сухой травы залить стаканом кипятка, проварить 15 минут. Длительность лечения зависит от тяжести заболевания. Облегчение симптомов заметно уже на 4-5 день. Это растение имеет выраженные противогрибковые свойства. Оно останавливает рост кандид и способствует их гибели.
- Аппликации с маслами . Пропитать небольшую марлевую салфетку (6 слоев) маслом шиповника, оливковым, облепиховым или линиментом алоэ. Приложить к больному участку на 10-15 минут. Курс лечения две недели. Эти вещества имеют сильное иммуномодулирующее, ранозаживляющее, противовоспалительное и обезболивающее действие. Быстро останавливают размножение кандид.
- Отвар дубовой коры : 20 г коры на 200 мл воды. Прогреть на водяной бане 30 минут. Смочить в отваре марлевый тампон и приложить к участку слизистой, где есть поражения. Процедуру повторять 3-4 раза в день, три недели подряд. Или полоскать 6-8 раз в день. Оказывает на ткани вяжущее и дубильное действие, препятствует проникновению кандид в более глубокие слои. Заживляет повреждения, повышает местный иммунитет.
- Мед является признанным средством лечения молочницы во рту. Сначала удаляют налет. Это можно сделать марлевым тампоном, смоченным в насыщенном содовом растворе. Потом взять в рот чайную ложку загустевшего меда и рассасывать. Повторять 3-4 раза в день. Курс лечения 20-30 дней.
- Отвар из корений петрушки . 1 столовую ложку корней петрушки залить стаканом холодной воды. Довести до кипения, настоять на протяжении часа. Принимать по 2 столовые ложки 5-6 раз в день. Подолгу держать во рту и полоскать. Биофлавоноиды и эфирные масла помогают избавиться от грибков на протяжении 7-10 дней.
- Отвар из семян укропа . Столовую ложку сухих семян укропа залить 0,5 л кипятка. Укутать и настаивать в течение часа. Остудить, процедить и принимать по 1/3 стакана три раза в день на голодный желудок. Является отличным бактерицидным и ранозаживляющим средством.
Профилактика молочницы во рту у детей ложится на плечи матери. Важно соблюдение личной гигиены: ежедневный душ, мытье груди перед кормлением. Также необходимо кипячение сосок, пустышек и детской посуды. Не стоит совместно с ребенком принимать ванну или брать в рот его пустышку. Учитывая, что большинство взрослых являются носителями кандид, это может привести к заражению ребенка.
В меню малыша должны быть продукты, богатые кисломолочными бактериями. Это обеспечивает нормальный иммунитет и естественную защиту организма.
У взрослых профилактика кандидоза основана на своевременном лечении хронических заболеваний и поддержании иммунитета. Большую роль также играет состояние ротовой полости. Необходимо заботиться о здоровье зубов – чистить и вовремя лечить, правильно ухаживать за зубными протезами.
Ведите активный образ жизни, больше бывайте на свежем воздухе, ешьте больше овощей, фруктов и кисломолочных продуктов. Это гарантирует поддержание надежной иммунной защиты и отсутствие кандидоза.
В Международной классификации болезней 10 пересмотра кандидоз рта имеет код B37.0
– «кандидозный стоматит» или «молочница».
Обычно диагноз становится ясен после осмотра ротовой полости. Врач видит на слизистой оболочке налет белого цвета. Если его немного снять, то на его месте остается красная кровоточащая слизистая оболочка. Диагноз может подтвердить исследование пораженных тканей под микроскопом.
Кроме того, в некоторых случаях (обычно при подозрении на кандидоз пищевода) врач может назначить дополнительные методы диагностики :
- Изучение культуры из глотки . При помощи стерильной ваты берут мазок с задней стенки глотки. Затем его помещают на специальную среду и изучают выросшую культуру, чтобы определить, какие бактерии или грибки вызвали заболевание.
- Эндоскопия . Проводят эндоскопическое исследование пищевода, желудка, двенадцатиперстной кишки.
- Рентгенография пищевода с контрастом . Пациенту дают выпить раствор контрастного вещества, после чего делают рентгеновские снимки. Контуры органа на них хорошо видны благодаря наличию контраста.
- Когда вас начали беспокоить эти симптомы?
- Принимали ли вы до этого антибиотики по поводу инфекции?
- Страдаете ли вы бронхиальной астмой? Если да, то используете ли вы ингаляции с гормонами?
- Страдаете ли вы какими-либо хроническими заболеваниями?
- Появлялись ли у вас какие-либо новые симптомы?
Чем опасен кандидоз полости рта при ВИЧ?
Кандидоз – одна из наиболее распространенных грибковых инфекций у ВИЧ-инфицированных больных. Вслед за ней обычно развиваются другие инфекции, вызванные условно-патогенными бактериями и грибками. Если количество иммунных клеток в крови снижается еще сильнее, развивается кандидоз пищевода.
Кандидоз рта встречается примерно у 75% пациентов со СПИД.
Молочница во рту является своего рода маркером, который указывает на снижение иммунитета и повышенный риск развития более тяжелых заболеваний.
Стоматит – заболевание воспалительного характера, поражает ротовую область, в результате чего на слизистой появляются эрозии, пузырьки и язвочки. Со временем симптоматика становится более ярко выраженной и вызывает сильнейший дискомфорт.
В медицине выделяется не одна форма стоматита и каждой из них присуща своя симптоматика.
Стоматит на щеках – это одна из распространенных форм заболевания, первичными симптомами которой являются язвы, белый налет, болевой синдром и воспаление в месте локализации болячек во рту. Зачастую стоматит диагностируется у малышей, хотя у взрослых развивается тоже нередко.
Стоматит слизистой оболочки ротовой полости это не редкость, но чтобы лечение было успешным и адекватным ситуации необходима правильная диагностика, которая нередко затруднена. Связано это с тем, что схожие симптомы могут возникать и в результате протекания других патологий.
Стоматитные язвы и болячки могут появиться совершенно у каждого, локализуются они на щеках и других слизистых ротовой полости. Существует определенная группа риска, в которую попадают:
- люди, у которых диагностированы заболевания желудочно-кишечного тракта;
- пациенты с медикаментозной или пищевой аллергией;
- астматики (речь о бронхиальной астме);
- женщины в возрастной категории от 50 до 55 лет;
- пациенты с диагнозом отек Квинке в анамнезе.
Болезнь проявляется по разным причинами, отметим самые распространенные:
- воспаление инфекционного характера;
- травмирование слизистой;
- воздействие на слизистую щелочей и кислот;
- снижение иммунитета из-за лечения недавно перенесенного заболевания (употребление антибактериальных средств, антибиотиков, глюкокортикоидов и цитостатиков ослабляет защитные функции организма) или во время беременности;
- заболевания, передаваемые половым путем - ВИЧ;
- пренебрежение правилами гигиены;
- неправильный прикус;
- вредные привычки;
- контакт с человеком, у которого диагностирован стоматит;
- нарушение обмена веществ;
- дисбактериоз;
- неправильно составленный рацион питания.
Специалисты выделяют 6 видов стоматита, каждый из которых может развиться на на внутренней стороне щек. Каждая форма имеет характерную симптоматику:
- Травматический , при нем появляется покраснение и воспаление слизистой, эрозии и болячки, приносящие дискомфорт, белый налет на щеках, першение в горле и во рту.
- Кандидозный также называемый молочницей, для него характерен налет творожной структуры, пузырьки, болевой синдром и ощущение слабости.
- Афтозный , - появляются язвы, имеющие красный окрас и округлую форму. Также появляется отек, налет серого цвета под которым отмирает эпителий с последующим образованием уплотнения-инфильтрата, отторжение некротических тканей и заживление афт.
- Герпетический . Данной форме характерно образование пузырьков, в области которых отмечается постоянный зуд, в дальнейшем они превращаются в язвочки и афты, появляется ощущение недомогания, повышается температура тела.
- Аллергическая форма проявляется в виде покраснения, появляются язвы и воспаление на щеках, небе и губах, налет зачастую гнойный. Кроме того, появляется кровоточивость, лихорадка, недомогание и общая слабость, а также симптомы присущие афтозной форме.
- Бактериальный сопровождается легким налетом (желтого или серого оттенка) или рожистым воспалением с пузырьками и кровоточивостью.
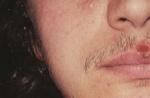
На фото болячка на внутренней стороне щеки, характерная для афтозного стоматита
При стоматите на щеке изнутри рта появляются язвы и ранки, которые покрыты белым налетом. Почти всегда заболевание поражает не только щеки, но и язык, нёбо, миндалины и внутреннюю сторону губ.
Независимо от формы заболевания есть симптомы, которые присущи для каждого вида стоматита:
- на слизистой появляются язвочки округлой формы;
- присущ налет белого или серого цвета;
- покраснение и припухлость в области поражения;
- болевые ощущения.
Язвы во рту и белый налет на щеках могут быть признаком не только стоматита, но и других заболеваний:
- туберкулеза слизистой;
- сифилиса;
- острого некротического гингивостоматита.
Нередко такая реакция отмечается при раздражении слизистой, чрезмерном потреблении сахара, применении неподходящего стоматологического оборудования, стрессе, травме, недостатке витаминов, фолиевой кислоты или железа в организме.
Эффективность лечения зависит от своевременной реакции и диагностики заболевания. Наиболее благоприятный прогноз при терапии легкой формы патологии. Бывают случаи, когда использование специальных медикаментов не требуется. Так, если диагностируется бактериальный стоматит, то применяются антибактериальные, противовирусные и противогрибковые средства, а также лекарства, которые повышают иммунитет, ввиду того, что восстановление защитных функций организма ускоряет процесс лечения.
Прежде чем начинать лечение, необходимо установить причины из-за которых на щеках появились стоматитные язвы, налет и другие симптомы, характерные для болезни. Именно анализ причин позволяет диагностировать форму патологии и использовать соответствующие методы терапии, подходящие каждому конкретному случаю. Только лечащий врач должен составлять курс лечения и назначать дозировку препаратов.
Комплекс мер, который применяется для лечения стоматита в области слизистых оболочек ротовой полости:
- пероральный прием медикаментозных препаратов;
- использование полосканий, компрессов и мазей для местного лечения;
- применение лазерной терапии.
Изначально пациенту необходимо пройти обследование и сдать соответствующие анализы. Если диагностируется бактериальная форма стоматита, то лечение включает использование антибиотиков, противоаллергических препаратов, а также лекарств восстанавливающих микрофлору и пробиотиков.
Лечение стоматита вирусного происхождения происходит путем обогащения организма витаминами, необходимо использование противовирусных и иммуномодулирующих лекарств.
Все препараты, которые используются для лечения, должен назначать только соответствующий специалист, он же должен устанавливать их дозировку.
Самолечение в данном случае может лишь усилить симптоматику заболевания. Особенно это касается антибиотиков, если не соблюсти точную дозировку, то может произойти переход стоматита в осложненную форму с образованием гнойников и открытых ран на щеках и других слизистых полости рта.
Для лечения болячек на щеках могут использоваться медикаментозные препараты в виде спрея (Биопарокс, Пропосол, Ингалипт).
Кроме того, довольно часто применяется Пенициллин, Цефазолин, Граммидин, Амоксиклав и Цефалоспорин. Также, чтобы облегчить состояние, необходимы не только антибиотики, но и лекарства, оказывающие противовирусное и ранозаживляющее действие (Метилурациловая мазь, Хлоргексидин, Солкосерил), которыми можно обрабатывать ранки и язвочки внутри ротовой полости.
На сегодняшний день довольно популярной стала лазерная терапия. Эффективность метода позволяет увидеть результат максимально быстро. Принцип технологии заключается в воздействии на место поражения лазерным лучом. Кроме того, язвы дезинфицируются, но при этом не затрагиваются здоровые ткани на щеке.
В результате применения данного метода терапии устраняются нервные окончания на пораженных тканях, а это позволяет избежать появления болевого синдрома. Противопоказаний к использованию лазера нет, поэтому проводить лечение таким образом можно практически всегда.
Помимо традиционной медицины можно использовать и другие методы лечения, которые доступны для применения в домашних условиях:
- обязательно нужно делать полоскания растворами на основе антибактериальных трав;
- рекомендуется прикладывать на пораженные участки слизистой компрессы;
- также необходимо обогащать организм витаминами путем употребления фруктов или травяных сборов (для их приготовления лучше всего использовать календулу, шалфей, ромашку и облепиху).
Многие специалисты рекомендуют использовать народные рецепты для ускорения процесса заживления язв. Нетрадиционная медицина подразумевает использование лечебных компрессов на основе чеснока и картофеля, смеси меда с морковным соком. Для компрессов можно использовать и пищевую соду. Ее же можно использовать для полоскания полости рта.
Стоматитные язвы на щеке можно убрать с помощью народных средств:
Чтобы предотвратить развитие стоматита, а также избежать рецидивов в дальнейшем, необходимо придерживаться определенных правил:
- Необходимо обращаться к специалисту, если наблюдаются повреждения зубов: сколы эмали, переломы коронок, острые края и прочие. Подобные травмы могут привести к травмированию слизистой острыми краями резцов.
- Требуется ежедневная чистка зубов, ни в коем случае не стоит пропускать процедуры во время беременности и в подростковом возрасте. При этом нужно использоваться не только пасту и щетку, но и зубную нить.
- В случае использования брекетов все выступающие части нужно покрывать специальным воском, чтобы не травмировать слизистую элементами конструкции.
- Следует пересмотреть питание. При этом нужно отказаться от употребления продуктов, которые могут стать причиной аллергии, ведь нередко именно она становится причиной стоматита. Кроме того, питание должно быть сбалансированным (организм должен обогащаться всеми необходимыми полезными веществами) и своевременным.
- Специалисты рекомендуют избегать стрессовых ситуаций.
Стоматит вызывает ужасный дискомфорт при приеме пищи, что в результате приводит к потере веса. Если речь идет о маленьких пациентах, то это может стать причиной торможения физического развития.
Серьезным последствием патологии является перетекание стоматита в хроническую форму, что усугубляется присоединением вторичной инфекции.
Несмотря на то, что в целом прогнозы вполне благоприятные, если вовремя не начать лечение, могут развиваться такие заболевания как лейкоз, сахарный диабет и другие. Поэтому лечение болезни лучше не откладывать в долгий ящик, а при появлении симптомов сразу же обратиться к профильному специалисту.
Появление белого налета на слизистых оболочках рта является симптомом нескольких заболеваний.
Иногда эта проблема сопровождается болевыми ощущениями, кроме этого, на щеках во рту могут образовываться пузырьки и язвочки.
Обнаружение всего этого требует обращения к специалисту, который поможет выяснить, из-за чего такое случилось.
Но и самим пациентам следует знать, в чем могут быть причины подобной симптоматики.
Налёт на нёбе может формироваться по различным причинам. Нужно знать, что именно повлекло за собой подобный симптом – это позволит избавиться от него, не допустив развития осложнений.
Чаще всего такое происходит в следующих случаях:
- Кандидоз . Его вызывает грибок Кандида. Он присутствует в человеческой микрофлоре постоянно. В нормальном состоянии его размножение контролируется иммунитетом, который не допускает чрезмерной активности грибка. Но иногда возникают сбои в работе иммунной системы, из-за чего грибок начинает усиленно размножаться. Это и приводит к развитию кандидоза, при котором формируется белый налет на разных участках слизистой, в том числе и во рту.
- Красный плоский лишай . Это заболевание имеет системный характер. Одним из его симптомов являются трофические расстройства слизистой. Обычно он поражает кожу, но иногда патологические очаги возникают в ротовой полости. Проявляется болезнь как мягкая белая пленка, похожая на паутину, покрывающая десна, небо и щеки с внутренней стороны. Возможно также образование везикулярных пузырей.
- Лейкоплакия . Она относится к заболеваниям слизистых оболочек. Проявляется лейкоплакия белыми шероховатыми пятнышками, которые могут возникать в разных участках (нос, прямая кишка, кишечник). Чаще всего эти пятна образуются во рту. По мере прогрессирования болезни поврежденные зоны покрываются налетом белого цвета.
- Сифилис . Этой болезнью можно заразиться половым путем. Характеризуется она системностью, поэтому может поражать разные участки организма. Налет в ротовой полости представлен небольшими очагами. При его удалении с поверхности слизистой почти всегда формируются эрозии. Еще одним симптомом болезни является отечность неба.
- Глистные инвазии . Гельминты, оказываясь в ЖКТ, нарушают его функционирование. Также они способны повредить слизистую кишечника. Это вызывает сбои в пищеварительном процессе, а они приводят к формированию налета во рту.
- Лямблиоз . Из-за заражения лямблиями возникают проблемы с оттоком желчи из организма, что становится причиной интоксикации. Формирование налета на слизистых – один из симптомов интоксикации.
- Хронические инфекционные заболевания . Из-за них иммунная система человека тратит много сил на борьбу с проблемой. К таким болезням можно отнести инфекционный артрит, герпес, гастрит и пр. При их наличии в ротовой полости нередко образуется налет. Особенно это характерно для взрослых, поскольку именно у них чаще встречаются заболевания с хроническим течением.
- Бактериальная ангина . Если ее возникновение обусловлено действием на организм стафилококков и стрептококков, высока вероятность появления налета во рту. Сначала патологический процесс затрагивает миндалины, затем небо и остальные участки. При катаральной ангине формируется тонкая пленка белого цвета, под которой скапливается слизь и гной. Фолликулярная ангина характеризуется отеком миндалин и образованием белых точек над ними. Язвенно-пленчатый тип заболевания проявляется возникновением плотного налета, под слоем которого появляются язвы. Во время лакунарной ангины формируются белые точки, внутри которых собирается гной. В дальнейшем они разрываются с высокой вероятностью некроза.

Разнообразие причин появления налета на внутренней стороне щеки и небе требует внимания со стороны больного. Поскольку этот симптом может указывать на наличие тяжелой патологии, необходимо пройти обследование и заняться лечением.
Знание причин появления белого налета на небе – не самое важное. Необходимо также знать симптоматику заболеваний, которые провоцируют его формирование. Это позволит точно охарактеризовать свое состояние у специалиста, чтобы тот смог поставить диагноз. Также по сопутствующим симптомам можно предположить, насколько опасна болезнь.
Заболевания, при которых образуется налет на слизистых оболочках, могут проявляться по-разному.
Поэтому стоит рассмотреть особенности каждого:
- Кандидоз. Ему, помимо налета, присущи такие признаки, как образование трещин в углах рта, ощущение сухости слизистой, жжение и привкус горечи.
- Ангина. При ее наличии проявляются симптомы интоксикации. Они заключаются в головной боли, высокой температуре, сонливости, ознобе и пр.
- Лейкоплакия. Основной ее особенностью является искажение вкусового восприятия. Оно обусловлено изменениями в структуре слизистых оболочек.
- Плоский лишай. Эту патологию часто сопровождают сильные боли во время еды. Контакт с пищей приводит к разрывам пузырей, что и вызывает болевые ощущения.
- Глистная инвазия. Данное заболевание связано с нарушениями в работе ЖКТ. У пациента возможны расстройства желудка, запоры, тошнота и другие неприятные проявления.
- Лямблиоз. Поражение организма лямблиями часто проявляется интоксикацией. Это может быть тошнота, головная боль, повышенная температура. Также нередко развивается желтуха.
- Сифилис. Его наличие обнаружить достаточно трудно, поскольку он может не проявляться какими-либо негативными признаками. Косвенно на него может указывать тот факт, что пациент склонен к беспорядочным половым связям.
Все обнаруженные признаки следует описать врачу, чтобы тот смог оценить состояние и назначить подходящее лечение.
Видео от доктора Малышевой:
Для установления диагноза необходимо проанализировать клиническую картину и собрать анамнез. На основе этой информации врач сможет предположить, какого рода нарушения возникли в организме. Подтвердить предположение можно с помощью специальных процедур. Каждая патология, при которой формируется белый налет на слизистых оболочках, требует использования определенных методов диагностики.
Поэтому стоит выяснить, что необходимо в каждом случае:
- Кандидоз. Для его подтверждения необходимо провести анализ ткани поврежденного участка. При такой патологии микропрепарат будет содержать грибок. Дополнительным свидетельством можно считать повышение уровня глюкозы в крови.
- Лишай. В этом случае требуется биопсия и гистологический анализ. На наличие этого заболевания указывают признаки ороговения. Также будут признаки снижения иммунитета.
- Ангина. Для постановки диагноза берут мазок со слизистой. В ходе исследования удается подтвердить не только диагноз, но и выяснить чувствительность возбудителей болезни к антибиотикам.
- Сифилис. Подтвердить наличие этого заболевания можно с помощью реакции Вассермана. Помимо этого, врач должен оценить общее состояние пациента.
- Лейкоплакия. Ее выявляют в ходе гистологического исследования слизистой. При таком диагнозе обнаруживаются нарушения в строении.
- Лямблиоз. Эту болезнь обнаруживают посредством инструментального обследования ЖКТ.
- Заражение глистами. Основным методом диагностики в этом случае является анализ кала.
Согласно этому, можно сказать, что самостоятельная постановка диагноза пациентом невозможна. Соответственно, самолечением заниматься не стоит, поскольку вылечить болезнь неподходящими для ее устранения лекарствами нельзя.
Видео от доктора Малышевой:
Поскольку проблемы со слизистыми оболочками рта связаны с имеющимися в организме патологиями, при появлении такого симптома нужно установить его причины и заняться лечением. В связи с тем, что существуют разные заболевания, из-за которых может появиться налет в ротовой полости, подходы к их лечению тоже будут различаться.
Отличия обычно вызваны разными диагнозами, но также на выбор средств и методов влияет степень тяжести болезни, сопутствующие патологии, индивидуальные особенности пациента и пр. Стоит выяснить общие принципы терапевтического воздействия в каждом случае.
Врач обязательно должен учитывать также возраст пациента, поскольку у взрослого пациента организм более вынослив, чем у малыша.
Предупредить образование налета во рту можно с помощью мер профилактики.
Они заключаются в следующих действиях:
- Правильный рацион.
- Выполнение гигиенических норм.
- Прием витаминов, чтобы не допустить развития авитаминоза.
- Лечение инфекционных заболеваний.
- Устранение стоматологических проблем.
Благодаря этим мероприятиям можно избежать не только появления патологической симптоматики, но и предупредить ее повторное возникновение.
Бактериальный налет на слизистых оболочках ротовой полости является симптомом стоматита, лейкоплакии или злокачественного новообразования. Отложения образуются при нарушении естественной микрофлоры и патологическом разрастании болезнетворных микроорганизмов на поверхности мягких тканей.
Белый налет на деснах у взрослых и детей чаще всего говорит о развитии кандидоза (молочницы). Возбудители заболевания – дрожжевые грибки рода Кандида, которые постоянно обитают во рту. При создании благоприятных условий простейшие начинают активно размножаться, образуя пятна белесых отложений. По консистенции они напоминают свернувшееся молоко или творог.
Налет легко снимается, под ним остаются кровоточащие эрозии. Молочница может проявляться отдельными пятнами, которые постепенно сливаются в сплошную пленку. На начальных стадиях заболевание не доставляет дискомфорта, но при появлении более глубоких язвочек человек ощущает жжение, боль во время приема пищи.
Причины кандидозного стоматита:
- длительное лечение антибиотиками;
- прием гормональных препаратов;
- ношение искусственных протезов;
- ксеростомия – пересыхание во рту из-за недостаточной выработки слюны;
- сахарный диабет;
- ВИЧ-инфекция;
- гормональные нарушения;
- ожоги, механические травмы слизистых оболочек;
- аллергия на зубную пасту, ополаскиватель для полости рта;
- ослабленный иммунитет.

Стоматит чаще всего диагностируется у младенцев и людей пожилого возраста, особенно часто белый налет беспокоит больных сахарным диабетом, гипертиреозом. Травмы способствуют проникновению грибков в мягкие ткани. Употребление сладкой пищи стимулирует рост кандид, в такой среде они активно разрастаются, покрывая налетом десна, внутреннюю сторону щек, губ, поверхность языка, неба, уголки рта.
Если происходит присоединение бактериальной инфекции, эрозии воспаляются, ткани глубоко изъязвляются, формируя очаги с некротическими массами. Налет приобретает желтовато-серый оттенок, трудно снимается, у больного отекают слизистые оболочки, повышается температура тела.
Белый бактериальный налет на деснах, слизистых оболочках губ, щек может говорить о развитии афтозной формы стоматита. Заболевание характеризуется образованием болезненных афт, имеющих четкий гиперемированный контур, округлую форму. Обычно появляются одиночные очаги, покрытые белым налетом, но может быть и множественное поражение ротовой полости. Диаметр афт составляет 3–5 мм.
Причины афтозного стоматита:
- травмы слизистых оболочек;
- пищевая аллергия;
- авитаминоз;
- заболевания органов ЖКТ;
- вирусные инфекции;
- стресс.

Афты в области десен вызывают болезненные ощущения во время еды, мягкие ткани воспаляются, повышается температура тела, увеличиваются регионарные лимфоузлы, больной жалуется на общее недомогание.
Острая форма афтозного стоматита приводит к эпителизации афт в течение 7–10 дней без рубцевания тканей. При глубоких язвах регенерация происходит медленнее, могут оставаться шрамы. Хроническое течение стоматита характеризуется периодическими рецидивами.

Еще одна причина появления белого налета на деснах – это лейкоплакия. Патология характеризуется ороговением эпителия слизистой оболочки, встречается чаще всего у пожилых и людей среднего возраста, курильщиков. Заболевание опасно тем, что способно перерождаться в злокачественную опухоль.
Лейкоплакия развивается при длительном механическом воздействии на определенный участок слизистой, например, натирание десен зубными протезами, частые термические ожоги, прикусывание языка острыми краями зубов. У курящих нередко происходит ороговение эпителия в области красной каймы губ из-за постоянного воздействия табачного дыма.

Причиной лейкоплакии может быть и хронический гингивит, стоматит, при котором возникает периодическое образование участков изъязвления на деснах, щеках, языке, покрытых белым налетом. Немалую роль играет и наследственный фактор.

Лейкоплакия проявляется образованием единичных очагов, покрытых белым или сероватым налетом, форма и размер могут быть разнообразными. Отложения не снимаются, постепенно очаг поражения уплотняется и начинает возвышаться над поверхностью слизистой оболочки десен, формируется белая бляшка. Она может изъязвляться, трескаться, воспаляться.
Белый налет при раке десен
Лейкоплакия может перерождаться в плоскоклеточный рак. Отличительной чертой является быстрый рост бляшки, участки изъязвления. Опухоль начинается с небольшого участка, покрытого налетом, быстро прорастает в близлежащие ткани и метастазирует, воспаляются подчелюстные лимфоузлы.
На поздних стадиях заболевания возникают болевые ощущения, парестезии, человеку трудно есть, разговаривать из-за поражения жевательных мышц. Усиливается слюноотделение, без причины выпадают зубы. Развитие некротического процесса, распад тканей, присоединение бактериальной инфекции сопровождается неприятным, гнилостным запахом изо рта. Боль отдает в область головы, носа или ушей, ее локализация зависит от места расположения опухоли. У больного плохой аппетит, мучает тошнота, рвота, стремительно снижается вес тела.

Как устранить налет на деснах
Осматривает больного врач-стоматолог. Диагностика стоматитов обычно не вызывает затруднения, в некоторых случаях берут мазок с поверхности слизистой для лабораторных исследований. По результатам анализа определяют возбудителя инфекции.
Лечение начинают с устранения причины патологии. Если раздражение и нарушение естественной микрофлоры вызвало ношение протезов, их необходимо заменить. В случае длительного приема антибиотиков требуется пить препараты, содержащие живые лактобактерии. Важно укреплять иммунитет, своевременно лечить хронические заболевания внутренних органов.
Пораженные налетом очаги обрабатывают мазями:




Делают антисептические полоскания ротовой полости 5–6 раз в день Хлоргексидином, Мирамистином. При кандидозе может быть назначен пероральный прием противогрибковых препаратов. Для снятия острого воспаления, лечения гнойных язв прописывают антибиотики.

Терапия лейкоплакии начинается с устранения раздражителей слизистых оболочек. Необходимо провести санацию ротовой полости: вылечить зубы, заменить протезы, отказаться от курения. В большинстве случаев этих мер достаточно для избавления от патологии. Так как лейкоплакия может перерождаться в злокачественную форму, берут кусочек тканей для проведения биопсии. При выявлении атипичных раковых клеток, больной направляется к онкологу.
Метод лечения рака десен зависит от стадии заболевания. На ранних этапах проводится хирургическое иссечение опухоли и близлежащих тканей, в которые проросли атипичные клетки. Если в патологический процесс вовлечены лимфоузлы, их удаляют. Химиотерапия показана для замедления роста опухоли, метастазов.
Белые язвочки во рту доставляют много хлопот, ведь они мешают нормально пережевывать пищу, улыбаться, чистить зубы и так далее.
Такие образования на слизистой возникают не просто так, для этого есть причины.
Что представляют собой белые язвочки, почему они возникают во рту, как их устранить и не допустить появления снова?
Перед тем, как выяснять, почему во рту появилась белая язвочка, нужно отметить, что такое явление довольно распространено, возникает у 20% людей всей планеты в разные периоды их жизни.
Язвенные кратеры небольших размеров сопровождаются болевыми ощущениями. Конечно, при их возникновении первое желание человека – срочно вылечить эту болячку. Но лечение зависит от причины появления этого заболевания ротовой полости.
Язвочки во рту возникают из-за повреждений тканей рта и языка, а также являются сигналом прогрессирования общих заболеваний человека.
К причинам их появления относят:

Какими симптомами сопровождаются язвочки во рту
Такое явление в ротовой полости не может проходить незаметно для человека. В зависимости от того, какое заболевание привело к появлению язвочек, будут проявляться определенные симптомы.
Но есть общие характерные симптомы белых кратеров, которые ощущает человек:
- дискомфорт во рту, неприятные ощущения;
- трудности во время пережевывания пищи, зубы или твердая пища может задевать места, где расположены язвочки, что приводит к болезненным ощущениям;
- сложности во время разговора – человеку не хочется лишний раз открывать рот, чтобы не задеть язвочки;
- возникновение афт (белых язвочек) влечет за собой отек слизистых тканей вокруг них, что также доставляет неудобства при движении челюсти.
Как лечить заболевание у детей
 Чаще всего детки страдают этой болезнью из-за своих плохих привычек.
Чаще всего детки страдают этой болезнью из-за своих плохих привычек.
Они также могут нечаянно травмировать слизистую оболочку рта каким-либо предметом при познании окружающего мира.
К таким поражениям слизистой присоединяются микробы, которые продолжают поступать с грязными руками и предметами в рот. Несбалансированное питание и пониженный иммунитет приводит к возникновению афт у детей.
Как же от них избавляться?
- Грудному ребенку десна и горло можно обрабатывать ваткой, смоченной в отваре лечебной ромашки.
- Когда ребенок старше, эффективным в борьбе с язвочками будет полоскание ротовой полости отварами таких трав, как череда, шалфей, подорожник.
- Из лекарственных средств для детей активно применяются мази, снимающие воспаление, «Бонафтон», «Ацикловир», «Оксолин».
- Врачи рекомендуют активно поднимать иммунитет с помощью препаратов «Иммунофлазид», «Иммунал», препаратов с интерфероном.
Так как сопротивляемость организма при возникновении афт понижена, ребенка следует оградить от чрезмерного общения с людьми, чтобы на него не было вирусной атаки.
В среднем лечение длится от 10 дней до 1,5 месяца, в зависимости от причины появления белых язвочек.
Лечение белых язвочек у взрослых
Часто взрослые люди страдают от афт также на фоне пониженного иммунитета. Для лечения необходимо принимать меры для его повышения. Лечение взрослых существенно не отличается от детской терапии, но рекомендуется применять:

- Полоскание «Фурацилином». Для этого в стакан кипятка добавляется 4 таблетки «Фурацилина», половина чайной ложки соли и столько же соды. После полоскания нужно промыть рот обычной водой.
- Промывание полости рта травяными растворами, состоящими из ромашки, коры дуба для затягивания ранки, эвкалипта, календулы. Раствор также необходимо сплевывать. После него ополаскивать рот водой необязательно.
- Прижигание проводится «Хлоргексидином» или «Фурацилином». Для этого нужно покрошить препарат, завернуть в бинт, приложить к афте. Держать лекарство нужно 5-10 минут. Процедуру можно повторять несколько раз. Прижигание можно проводить йодом или зеленкой, но такая манипуляция будет болезненной.
К препаратам можно добавить рецепты народной медицины, чтобы афты быстрее исчезли.
Лечение популярными народными средствами
Народные средства помогают быстрее избавиться от белых язвочек во рту, к тому же они общедоступны.
- Разбавить в стакане теплой воды 1 чайную ложку соды, полоскать ротовую полость.
- Добавить в половину стакана воды чайную ложку аптечной настойки календулы, можно прикладывать такой раствор к пораженной области.
- Выжать морковный сок и разбавить его 1:1 с водой, полоскать рот.
- Растереть 1 зубчик чеснока, размешать со сметаной (1 ч.л.), прикладывать к афте.
- Измельчить сырой картофель и делать из него примочки на язвочки.
- Измельчить семена лопуха, добавить в полученный сок немного соли, выпарить на огне, при этом добавив немного сливочного масла, чтобы получилась мазь. Этой мазью смазать все афты, появившиеся в ротовой полости.
Народная медицина – не есть истина последней инстанции, все описанные средства должны только сопровождать основное лечение, а не являться самостоятельными средствами от афт. Перед их применением важна консультация врача.
Внимание! Узнайте все об опасном заболевании.
Чувствуете боль в языке, будто он обожжен? Тогда вам Наши эксперты спешат вам помочь.
Подборка дешевых аналогов Холисал геля представлена в Берите на заметку!
Профилактика появления белых афт
Белые афты в ротовой полости могут периодически появляться и перейти в хроническую форму, чем доставляют немало дискомфорта человеку.
Для предотвращения их появления важно помнить о профилактических мероприятиях, которые позволят забыть об этом недуге надолго.
- Не допускайте травмирования слизистых оболочек ротовой полости.
- Посещение стоматолога должно стать вашей привычкой.
- Обязательно следите за гигиеной рта, старайтесь не допускать скопления налета на зубах.
- Сильно горячие продукты могут спровоцировать появление афт, поэтому нельзя их употреблять, подождите, пока они остынут.
- Стрессы способны оказать влияние на иммунитет человека, старайтесь выработать в себе стрессоустойчивость.
- Старайтесь повышать иммунитет любыми средствами, пейте витамины, употребляйте в пищу фрукты и овощи.
- Во время сезонных заболеваний старайтесь оградить себя от атаки вирусов, можно для профилактики принимать иммуностимулирующие препараты.
Профилактика возникновения афт не составляет особого труда. Важно систематически следить за состоянием своего здоровья, тогда и белые язвочки не будут часто или вообще никогда беспокоить.
Белый налет во рту у взрослого - это первый признак заболевания в полости рта, которое вызывает грибок Candida. Эти одноклеточные микроорганизмы внешне похожи на дрожжи и в определенном количестве присутствуют в микрофлоре человека во всех слизистых оболочках. В случае появления благоприятной среды для размножения возникает опасность заболевания, так как грибок начинает расти с большой скоростью, образуя колонии. Так развивается кандидоз или молочница, несущая дискомфорт, боль, зуд и жжение.
Известно более 150 видов кандиды. Но только 20 из них способны стать причиной развития заболевания. Наиболее благоприятная среда обитания для них - щелочная. Спровоцировать активный рост грибов кандиды может чрезмерное употребление в пищу простых углеводов (сладкие кондитерские изделия, сахар, дрожжевое тесто и т.д.).
Если в организме человека создаются не достаточно благоприятные условия для активного роста, то кандида покрывается прочной защитной оболочкой, чтобы переждать этот период. Так образуются хламидоспоры. Они опасны тем, что очень устойчивы к внешнему воздействию и способны передаваться от человека к человеку бытовым способом, половым путем, через кровь. Переносчиками хламидоспор могут стать и животные.
В норме микроорганизм имеет круглую или овальную форму. Но как только иммунитет человека начинает снижаться или появляется очень благоприятная среда для размножения, то бактерия начинает видоизменяться. Клетки начинают вытягиваться, становятся похожими на палочки. Размножение происходит почкованием. Таким образом, образуются длинные цепочки микроорганизмов, которые разрастаются в большие колонии.
Находясь в слизистой оболочке, кандиды начинают внедряться вглубь эпителия. Они выделяют особые ферменты, которые способны полностью разрушить структуры клеток человека. Отсюда появляются неприятные симптомы в очаге развития заболевания.
Наиболее распространенными причинами, которые служат толчком для активизации кандид, являются:
- иммунодефицит, общее снижение иммунитета человека;
- гормональные сбои (беременность, возрастные особенности, нарушение обменных процессов и т.д.);
- диабетическая патология;
- болезни органов пищеварения;
- продолжительное применение кортикостероидных лекарств;
- употребление антибиотиков;
- дефицит некоторых витаминных и минеральных веществ;
- дисбактериоз;
- последствия лучевого и химиотерапевтического лечения у больных раком;
- наличие таких вредных привычек как курение, употребление наркотических веществ;
- оральные контрацептивы;
- микротравмы на слизистой;
- ношение зубных протезов.
Все, что может повлечь за собой снижение иммунитета в организме человека, способствует активному росту грибка кандиды.
Анализ на определение заболевания
Диагностировать молочницу не составляет особого труда. Достаточно осмотреть ротовую полость больного и собрать анамнез на основании проявляющихся симптомов и возможных причин развития заболевания.
Слизистая, как сможет заметить врач, покрыта налетом характерного белого оттенка. При попытке его снять, можно обнаружить покрасневшую слизистую. Сильное раздражение может сопровождаться кровотечениями. Чтобы окончательно поставить диагноз, соскоб отправляют на микроскопическое обследование в лабораторию.
В зависимости от того, в каком месте образовалась молочница, специалист назначает дополнительные методы исследования. Это поможет определить объем и степень поражения ткани. Так, при возникновении кандидоза в гортани из глотки берут мазок. Его отправляют на бактериологическое исследование, чтобы определить настоящего возбудителя заболевания. По результатам анализа выбирают стратегию лечения. Диагностика с помощью эндоскопических методов позволяет выявить молочницу во внутренних органах: желудке, кишечнике, двенадцатиперстной кишке, пищеводе.
Контрастная рентгенография позволяет определить, насколько обширно заболевание. Пациент выпивает специальный раствор с красящими веществами, после этого делают снимки органа с помощью рентгена. Пораженные участки окрашиваются и создают контраст на снимке, что позволяет легко определить их контуры. В обязательном порядке проводится клинический анализ крови, определяется уровень сахара в крови.
Начинается заболевание с того, что грибы внедряются в эпителиальные клетки слизистой оболочки. По мере размножения и активного роста, они выделяют особые ферменты, которые разрушительно действуют на окружающие ткани. Все это ведет к появлению болезненных ощущений и повышенной чувствительности.
Клетки кандиды растут и размножаются очень быстро. Когда колонии разрастаются, то скопления грибов начинают возвышаться над поверхностью слизистой оболочки. Постепенно появляется белый творожистый налет в полости рта. Налет состоит не только из самих грибов, в его состав входят продукты их жизнедеятельности, другие бактерии, остатки пищи, разрушенные клетки эпителия, кератина и фибрина.
По мере роста пораженные участки сливаются между собой, образуя белые пятна во рту - бляшки. Они покрывают не только внутреннюю часть щек, но и десна, язык, небо, миндалины. Часто поражается уголки губ, покрываясь белыми хлопьями и чешуйками.
В начальной стадии заболевания налет можно легко снять. Однако под ним уже обнаруживается красная воспаленная поверхность и язвочки. Если заболевание переходит в запущенную стадию, то зуд и жжение во рту у больного значительно усиливается. Могут появиться аллергические реакции и раздражения по всему телу. Это результат интоксикации организма и резкого снижения иммунитета. Пациенту становится очень трудно глотать, принимать пищу. Особенно сильно раздражение ощущается при приеме горячей, кислой и острой еды.
В этот период может повышаться температура тела больного. Так проявляется ответная реакция организма, пытающегося самостоятельно справиться с чрезмерным размножением грибов и устранить продукты их жизнедеятельности.
На основании подтвержденного диагноза, а также собрав все необходимые данные об индивидуальных физиологических особенностях пациента и причинах развития заболевания, врач определяет схему лечения. Поскольку часто причиной развития молочницы становится обострение другого хронического заболевания, то начинают лечебную терапию именно с него.
Во время молочницы в стадии активного развития больному необходимо придерживаться специальной диеты. Поскольку принимаемая пища провоцирует образование благотворной микрофлоры для размножения грибка, то необходимо создать все условия для ее изменения. Так, полностью ограничивают прием кондитерских и мучных изделий. Врачи рекомендуют избегать употребления острых и соленых блюд, так как слизистая оболочка рта раздражена. Ощущение боли и жжения только усилится при приеме таких продуктов. Важно учитывать консистенцию и температуру блюд. Необходимо в период болезни употреблять только теплую и полужидкую пищу.
После выздоровления можно вернуться к нормальному режиму питания. Однако рекомендуется исключить из рациона те продукты, которые послужили причиной появления молочницы как минимум на несколько месяцев. Это позволит избежать рецидива и повторного заболевания.
В период лечения допускается употребление таких продуктов, как бездрожжевая выпечка, нежирные сорта мяса и рыбы, зелень, овощи, чеснок, морковь, кисломолочные продукты, травяные чаи, свежевыжатые соки, натуральные масла (льняное, оливковое, кокосовое), ягоды с высоким содержанием витамина С (клюква, брусника, черника), несладкие фрукты, орехи и семечки.
Фитотерапия против налета
В дополнение к традиционной медикаментозной терапии врачи часто назначают лечение травами. Фитотерапия располагаем многими рецептами, которые помогут эффективно побороть инфекцию:
- Календула. Растение обладает сильными бактерицидными свойствами. В его составе имеются фитонциды, природные антибиотики и множество эфирных масел. Настойки и отвары календулы снимают боль, быстро устраняют воспаления.
- Соки клюквы и калины. С помощью свежевыжатого сока этих ягод можно быстро уничтожить колонии кандиды. Им полощут полость рта, стараясь держать как можно дольше внутри. Курс лечения соками эффективный, но долгий и длится один месяц.
- Сок лука, чеснока и полыни. Соком этих растений смазывают пораженные области в ротовой полости. Их действие оказывает положительный эффект уже через несколько дней. Фитонциды быстро уничтожают болезнетворные микроорганизмы и значительно повышают иммунитет. Лечение необходимо проводить на протяжении 2–3 недель.
- Зверобой. Это растение обладает сильными заживляющими свойствами, действует как противомикробное средство. Отварами из зверобоя полощут рот каждые 2 часа на протяжении 2–3 недель.
- Багульник - сильный . Используется как средство для полоскания. Он помогает остановить рост грибов и эффективно уничтожает их колонии.
- Кора дуба. Обладает дубильным и вяжущим свойствами. Это препятствует проникновения инфекции в глубокие слои эпителиальной ткани в полости рта. Хорошо заживляет ранки и способствует укреплению местного иммунитета.
Как только появляется белый налет, необходимо сразу обратиться к врачу, который подберет квалифицированное лечение.